7月31日に行われた東京都知事選挙。最終的には、小池氏の当選で幕を閉じることになりましたが、対立候補として出馬した、野党統一候補の鳥越氏が、唯一の選挙公約として『がん検診100%』を掲げたことで、図らずもがん検診の有効性についても取り上げられることになりました。
東京都知事選挙の公約として、がん検診の推奨が適切だったかどうかはさておき、がん検診について、多少なりとも関心を持ってもらえるきっかけになった印象があります。
鳥越俊太郎、都知事選唯一の公約「がん検診100%」に医者がNO
鳥越氏にとって唯一オリジナルの公約といえるのが都民の「がん検診100%」だが、こちらについては医学界から疑問の声が湧いている。元・東京大学医科学研究所特任教授で、NPO医療ガバナンス研究所の理事長を務める上昌広(かみ・まさひろ)氏はこう語る。
「これまでがん検診を受けていた人は、家族にがんの人がいたり、自分ががんを心配している、ハイリスクの人が多かったと考えられます。このような人は、検診を受ける十分なメリットがありました。しかし、リスクが高い人、低い人を問わず、全員が検診を受けることになれば、多くの『偽陽性』の人が出てくる可能性があります」
PRESIDENT Online7月26日配信記事
がん検診のメリットとデメリットとは?
この「偽陽性」とは、がん検診で「陽性」と判定されて精密検査を行ったにもかかわらず、がんが発見されないこと。逆に、陽性と判定されるべきがんが「陰性」扱いとなり見逃してしまうことを 「偽陰性」といいます。さらに、生命を脅かさないがんを発見する(してしまう?)「過剰診断」なども、がん検診のデメリットとして挙げられるものです。
要するに、がん検診は100%正しいとは限らないということです。
医療者ではない私が、がん検診のエビデンスを語るのも無理があるので、それに関しては他の信頼の置ける情報源でご確認いただくとして、ただ、サバイバーとしては、「定期的にがん検診を受けていたにも関わらず、がんが発見できなかった」「要精密検査の案内が来て、がんかもしれないと非常に落ち込んだが、がんではなかった」といった方がいるのも事実です。
一方、がん検診のメリットは、がんを早期発見・早期治療できること。早く見つけて、適切な治療を行うことができれば、がんは完治する時代だといえます。
あるいは、他の病気の発見に繋がる可能性もあります。
実際に、私自身も、抗がん剤治療を受ける前に受けた心臓の検査で、心疾患の疑いありと診断されました。精密検査の結果、すぐに治療の必要はないと診断されたのですが・・・ただ、患者としては、見つかって嬉しいというよりも、がんに罹患したことだけでも大変なのに、これ以上は勘弁してほしい、と感じたのが正直な所です。
とにかく、がん検診には、メリットとデメリットがあり、それをきちんと理解した上で受けることが重要だということです。
がん検診の種類は2つ
そもそも、がん検診は、市区町村などの住民検診に代表される「対策型検診」と、人間ドックなどの「任意型検診」の2つに大別でき、目的や対象者などが異なります。
| 検診方法 | 対策型検診 | 任意型検診 |
|---|---|---|
| 目的 | 対象集団全体の死亡率を下げる | 個人の死亡リスクを下げる |
| 概要 | 予防対策として行われる 公共的な医療サービス | 医療機関・検診機関などが 任意で提供する医療サービス |
| 検診対象者 | 構成員の全員 (一定の年齢範囲の住民など) | 定義されない |
| 検診費用 | 公的資金を使用 | 全額自己負担 |
| 利益と不利益 | 限られた資源の中で、 利益と不利益のバランスを考慮し、 集団にとっての利益を最大化 | 個人のレベルで、 利益と不利益のバランスを判断 |
※出典:「がん情報サービス/がん検診について」
さらに、自治体などが行う対策型検診におけるがん検診の種類は、厚生労働省の『がん予防重点健康教育及びがん検診実施のための指針』によって、がんの種類ごとに検診方法や対象者、受診間隔が定められています。
このような公的ながん検診では、エビデンスがあるかどうか効果が判定された上で実施するのが国際基準となっており、研究によって、その内容も変化します。
たとえば、平成28年2月4日改定では、胃がん検診について、これまで、「40歳以上は、毎年、胃部エックス線検査を受ける」となっていたのが、年齢が「50歳以上」に引き上げられ、回数は「2年に1回」、検診方法も、「問診と胃部エックス線検査または胃内視鏡検査」に変更されています(胃部エックス線検査については、当分の間、従来通りの実施でも可)。
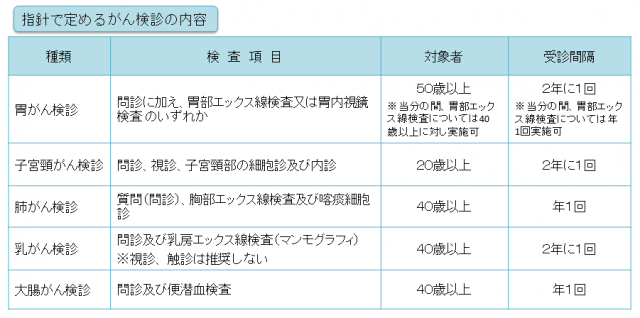
出典:「がん予防重点健康教育及びがん検診実施のための指針(平成28年一部改正)」がん情報サービス/がん検診についてより
がん検診には落とし穴がある?!
その1:個々人の問題
がん検診は、ただ受ければ良いというものでもありません。その理由の1つが、がんが見つかりにくい体質の人もいるということです。
たとえば、乳がん検診の一つにマンモグラフィがありますが、画像の性質として、マンモグラフィは、乳房の脂肪が黒くうつり、腫瘍と乳腺組織が白くうつります。
乳腺が発達している若年層や40歳代以上でも乳腺密度の濃い乳房は、デンスブレスト(デンス=濃い、ブレスト=乳房)と言われ、50歳未満のアジア人女性の約80%が該当するというデータもあります。
このようなタイプの乳房で腫瘍を見つけるのは、まるで、雪原で白うさぎを探すくらい難しいことなのです。
自治体などが行うがん検診では、ほとんどの場合、検査結果に乳腺濃度について記載はありません。自分の胸の特徴を知るためにも、自費検診にはなりますが、一度医師に確認してみると安心でしょう。
そして、年齢や個々人の胸の状態に応じて、マンモグラフィと超音波検査を併用するなどの工夫も必要です。
その2:医療機関・医師の問題
さらに、検診の精度を上げるために、どこの医療機関で受けるかも重要です。同じくマンモグラフィの例ですが、この検査の撮影技師や読影医師には、『日本乳がん検診精度管理中央機構』が行う認定制度があり、A~Dの4段階にランク分けされています。
このうち『検診マンモグラフィ読影医師』または『撮影診療放射線技師・医師』と認定されるのは、A,Bランクの人のみです。
Aランクの認定医師でなければ、1割の見落としがあるとも聞いています。たかが1割、されど1割。この見落とし組には誰だって入りたくはありません。
なお、同機構のHPでは、認定医師のリストもアップされていますし、各病院では、認定医師であることを明記していることも多いので、検診を受ける前に確認しておかれることをお勧めします。
がん検診の受診率アップを図るべく、京都府では、2017年度から、コンビニエンスストア大手のローソンと提携し、店舗駐車場などでがん検診が受けられる体制づくりに乗り出すといいます。日常的に利用するコンビニでがん検診が受けられることで、これまで一度も検査を受けたことがなかった人や若年層に、まずは、がん検診を受けてもらおうというのが狙いのよう。
今後このような動きが他にも広まれば、もっとがん検診を身近に感じられるようになるでしょうが、やみくもに受けるだけでは意味がないことも知って欲しいと思います。
「がん検診」と「がん保険」の共通点とは?
ここまでがん検診のアレコレを書いてきましたが、要するにがんの予防や対策として、「がん検診を受けてさえいれば安心」と思い込むのは危険だということです。
対策型検診で行われているのは、胃や肺などの罹患する確率の高い5大がんのみで、それ以外のがんは対象外です。
そして、がん検診は、適切な検査を選ぶことと同じように、定期的に受けることも大切です。「がん検診を受けていたのに、がんになった」と嘆く患者さんの話を聞いてみると、前回受けたのは、5年前だった、というのはよくあるパターン。
通常、がんを発見できるのは、腫瘍のサイズが直径1cm以上に成長したときといわれています。小さながん細胞が1cmに成長するには、10~15年かかると考えられますが、それが2cmになるまでには、なんと1~1年半しかかかりません。
2cm以下が早期発見といわれる目安の大きさですので、がん検診の毎年あるいは2年に1回という受診間隔は意味のあることなのです。
がん検診のことを色々と調べているうちに、なんだか似ているものがあるなあ、と考え始めると、はたと気づきました。そう「がん保険」です。
がん保険もがん検診と同じく、万能ではありません。多くの人は、「がんに罹患しても、がん保険さえ入っておけば大丈夫!」と安心してしまいがちですが、これは要注意。保険はあくまでも保険会社との契約に過ぎず、事前に定められた範囲内しかカバーされないことをきちんと理解しておくべきです。
両者とも、がんのリスクに備えるための重要な手段です。しかし、その効果を過剰に期待せず、セーフィティネットは幾重にも準備しておく必要があることを、この機会に再確認していただければと考えています。
参考
- がん情報センター「がん検診について」
//ganjoho.jp/public/pre_scr/screening/about_scr.html
- 日本乳がん検診精度管理中央機構
//www.qabcs.or.jp/mmg_d/
- YOMIURI ONLINE yomiDr「がん検診、コンビニで…来年度から」
https://yomidr.yomiuri.co.jp/article/20160226-OYTET50050/
- がん検診の上手な受け方は? 費用の相場と検診の目安
https://hokensc.jp/gan/kenshin.html